僧帽弁閉鎖不全症のことなら、
私たちにお任せください。
-
順天堂大学 心臓血管外科 主任教授
虎の門病院 循環器センター外科 特任部長 - 田端 実
僧帽弁閉鎖不全症の
すべての治療方法の中から
患者さん一人一人に適切な治療をご提案します
MICS/ロボット手術やMitraClip, PASCAL, Neochordなどの低侵襲治療を追求しながら、再手術や複合手術(僧帽弁以外の疾患との同時手術)まであらゆる僧帽弁手術を行っています。
僧帽弁閉鎖不全症とは
左心房と左心室の間にある僧帽弁がうまく閉じなくなり、本来全身に送られる血液が左心室から左心房に逆流する疾患です。50%以上の逆流が重度と定義されており、重度になると息切れ症状や心臓機能の低下を引き起こします。
僧帽弁閉鎖不全症は、僧帽弁そのものが壊れて逆流が起きる一次性僧帽弁閉鎖不全症と僧帽弁以外の原因によって逆流が起きる二次性僧帽弁閉鎖不全症に分けられます。さらに二次性僧帽弁閉鎖不全症は、左心房が大きくなることによって起きる心房性二次性閉鎖不全症と左心室が大きくなることによって起きる心室性二次性僧帽弁閉鎖不全症に分けられます。これら3つの僧帽弁閉鎖不全症は治療のタイミングや方法が異なるため、正しく診断することが重要です。実際には、これらが入り混じった混合性僧帽弁閉鎖不全症もあります。

低侵襲心臓手術 MICS / ロボット心臓手術
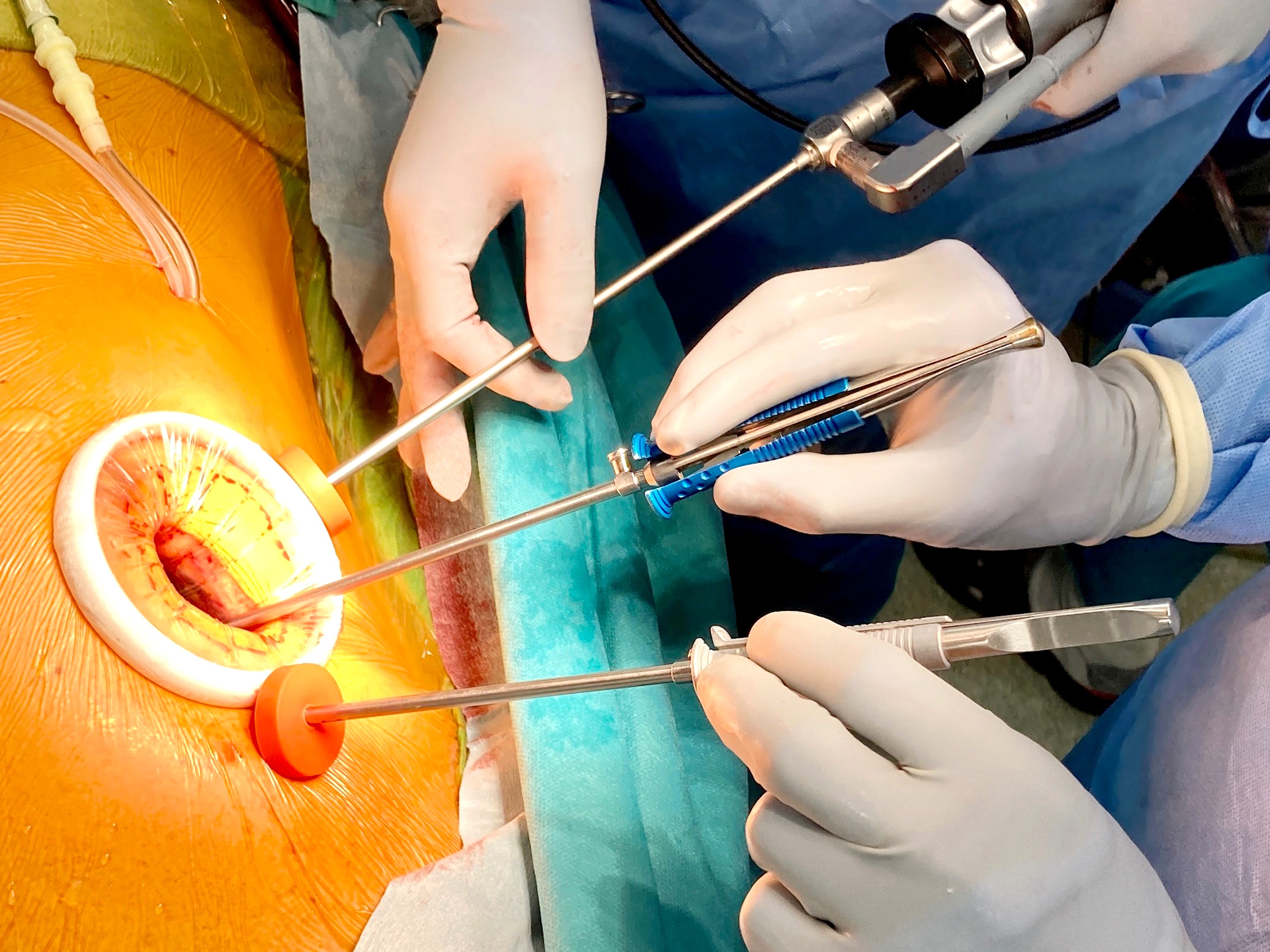
- 内視鏡下MICS
- 胸骨を切らず、肋骨を広げず、内視鏡下で行う低侵襲心臓手術
-
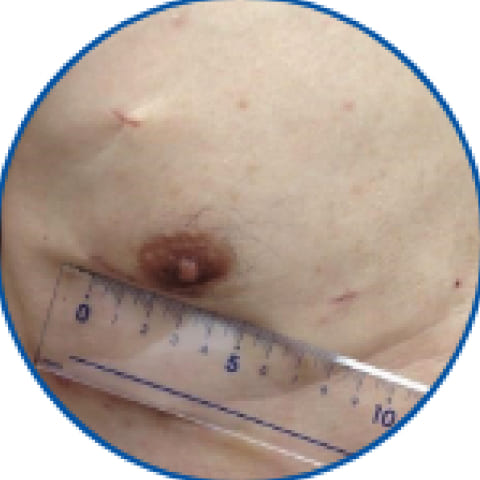
-
内視鏡下MICSの手術創
傷口が目立たず美容的なメリットもあります
- 対象疾患
-
- 僧帽弁疾患
- 大動脈弁疾患
- 三尖弁疾患
- 心房細動
- 心房内血栓症
- 心臓腫瘍
- など
MICSとは、胸骨を全く切らずに行う心臓手術のことですが、多くの施設では比較的大きな切開を置き金属の開胸器で創を広げて行う直視下MICSを行っていますが、私たちは、内視鏡を用いて創を広げずに行う内視鏡下MICSを行っています。内視鏡下MICSの傷口は、2~5cmの創が1箇所(創の大きさは体格や手術の種類で異なります)と0.5cm程度の穴が数箇所です。肋骨の間を広げずに行うため、直視下MICSや胸の真ん中を15~20cm程度切って行う従来の手術方法に比べると、傷の痛みが少ないことが特徴です。また、高精細内視鏡を使うことで心臓の中が鮮明に見えることは外科医にとって非常に有益です。
2022年12月から手術支援ロボットDa Vinciを用いたロボット心臓手術も行っています。ロボットを使うことで傷口がさらに小さくなるわけではありませんが、内視鏡下MICSの道具のひとつとして、ロボットが有用と思われる症例に使用しています。(ロボット心臓手術については下にも記事があります)
日本低侵襲心臓手術学会のMICS指導医・認定医制度において、MICS指導医に認定されています。弁形成術、弁置換術ともに内視鏡下MICSあるいはロボット心臓手術で行うことができます。
執刀症例数2157
※2004年~2025年12月31日
※他の疾患をお持ちの方や重症の患者さんは入院が長くなる傾向があります。
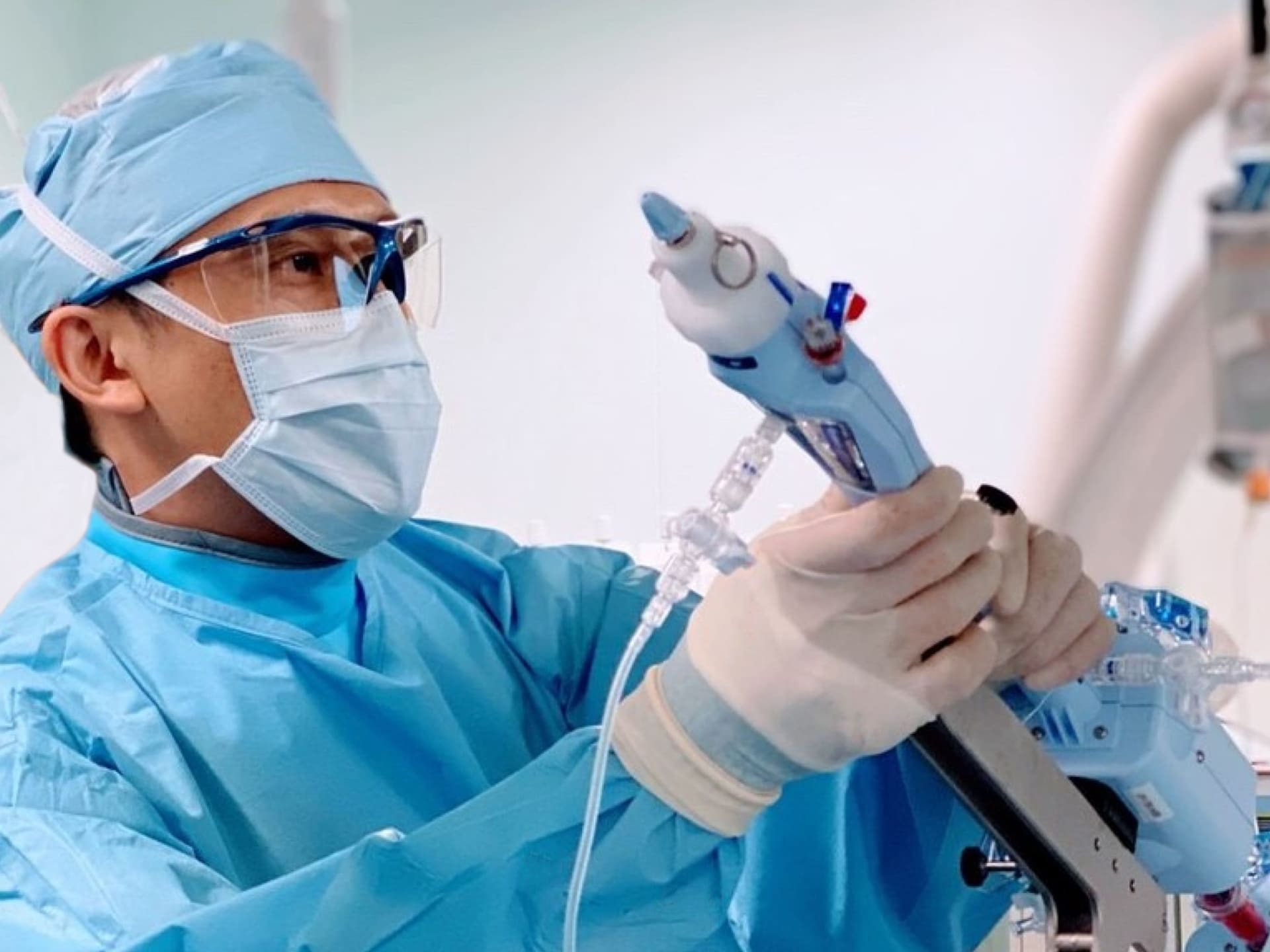
カテーテル治療 ”MitraClip” ”PASCAL”
-
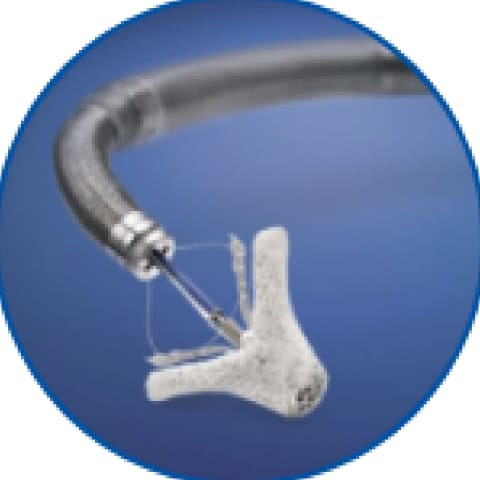

- クリップ式カテーテル治療で使用するデバイス (上)MitraClip (下)PASCAL
- 対象疾患
-
- 僧帽弁閉鎖不全症
マイトラクリップとパスカルは、逆流を起こしている僧帽弁を挟み込むことで逆流を減少させる治療機器です。どちらもクリップのような形をしており、脚の付け根の血管からカテーテルを使って心臓まで運び、リアルタイムの超音波画像を見ながら僧帽弁にとりつけます。2026年1月現在パスカルは一次性僧帽弁閉鎖不全症にしか使用できません。一般的にクリップ治療は内科医が行うことが多いのですが、外科医として手術で数多くの僧帽弁を見てきた経験がクリップ治療の手技にも役立っています。
これまで外科手術が行えなかったリスクの高い患者さんにも、身体への負担が少ないクリップ治療で治療が可能になりました。僧帽弁の形状や心臓の大きさによってはクリップ治療が不向きな場合もあるため、患者さん各々に適応をよく検討することが重要です。
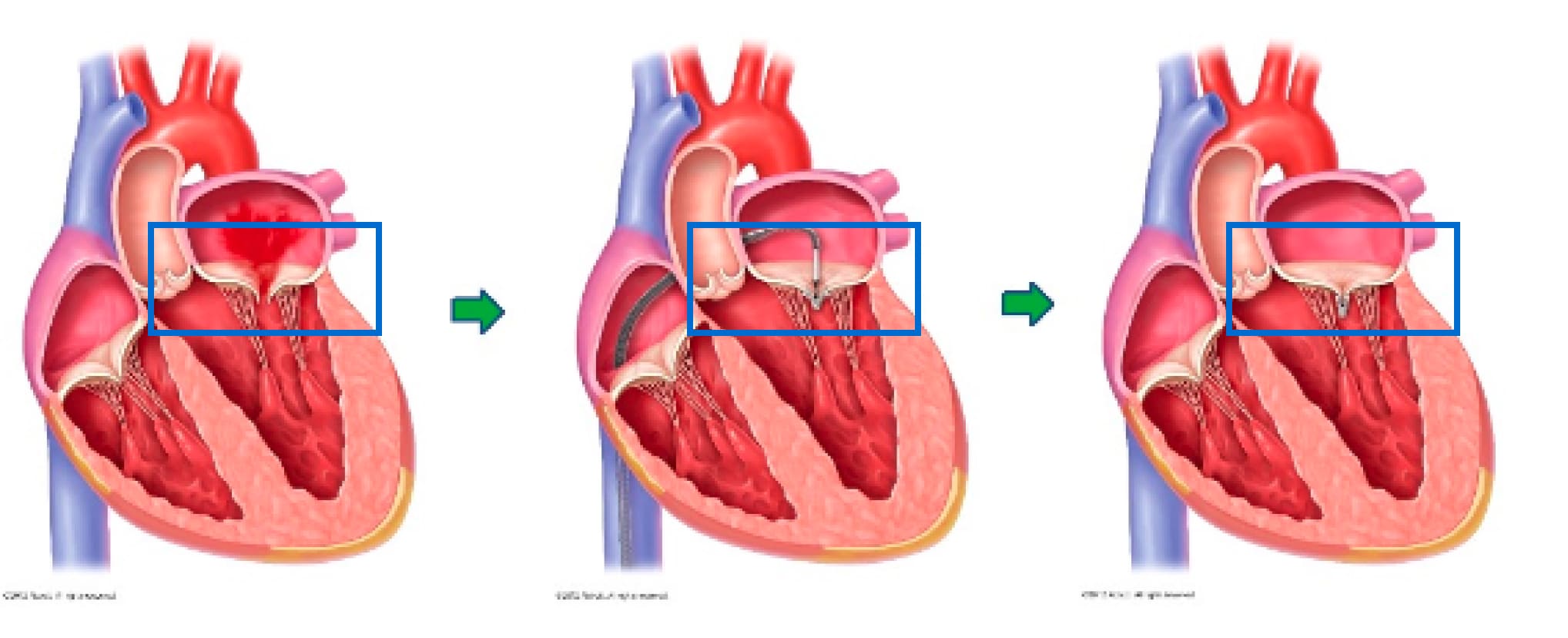
僧帽弁の前尖と後尖を
つなぎ合わせる
執刀症例数70
※2019年~2025年12月31日
外科的僧帽弁手術数
1905
※2003年~2025年12月31日
※MICSより高齢かつ重症な患者さんが多く含まれるため平均入院日数が長くなっています。体力が保たれている患者さんの多くは4日以内に退院しています。
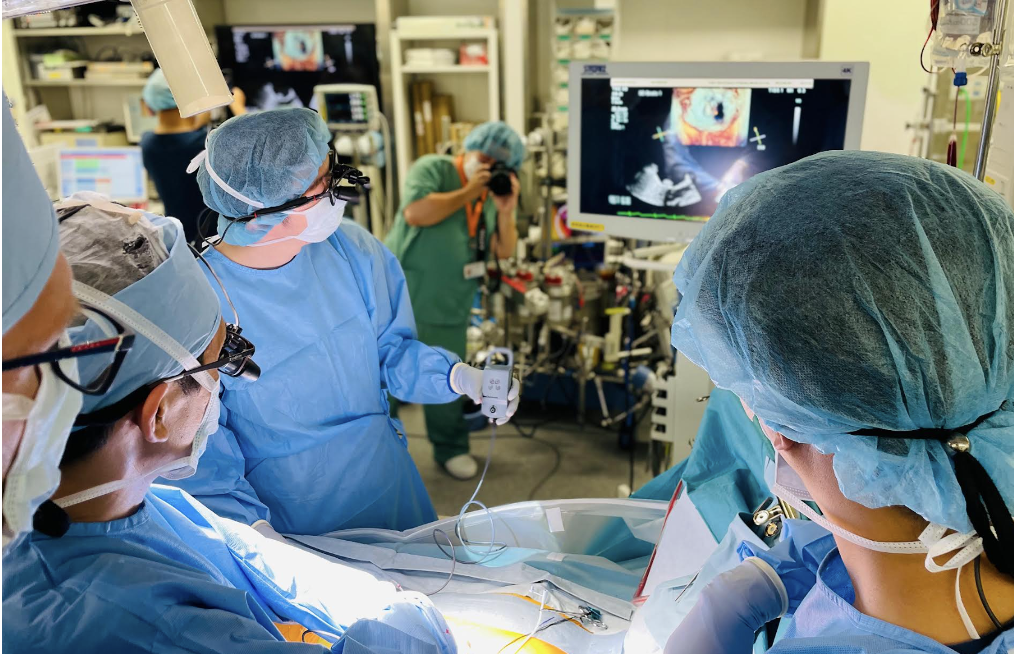
心拍動下低侵襲僧帽弁形成術 “Neochord”
-
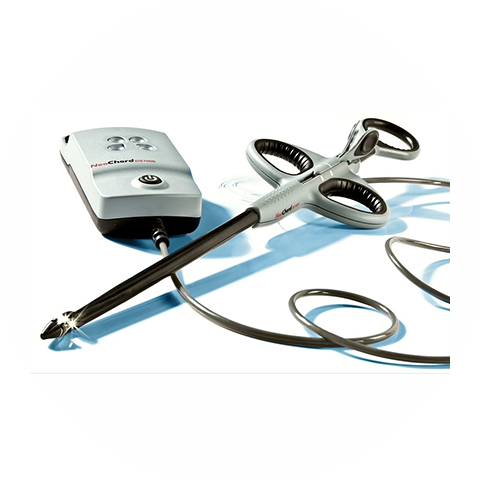
- Neochordデバイス
- 対象疾患
-
- 僧帽弁閉鎖不全症
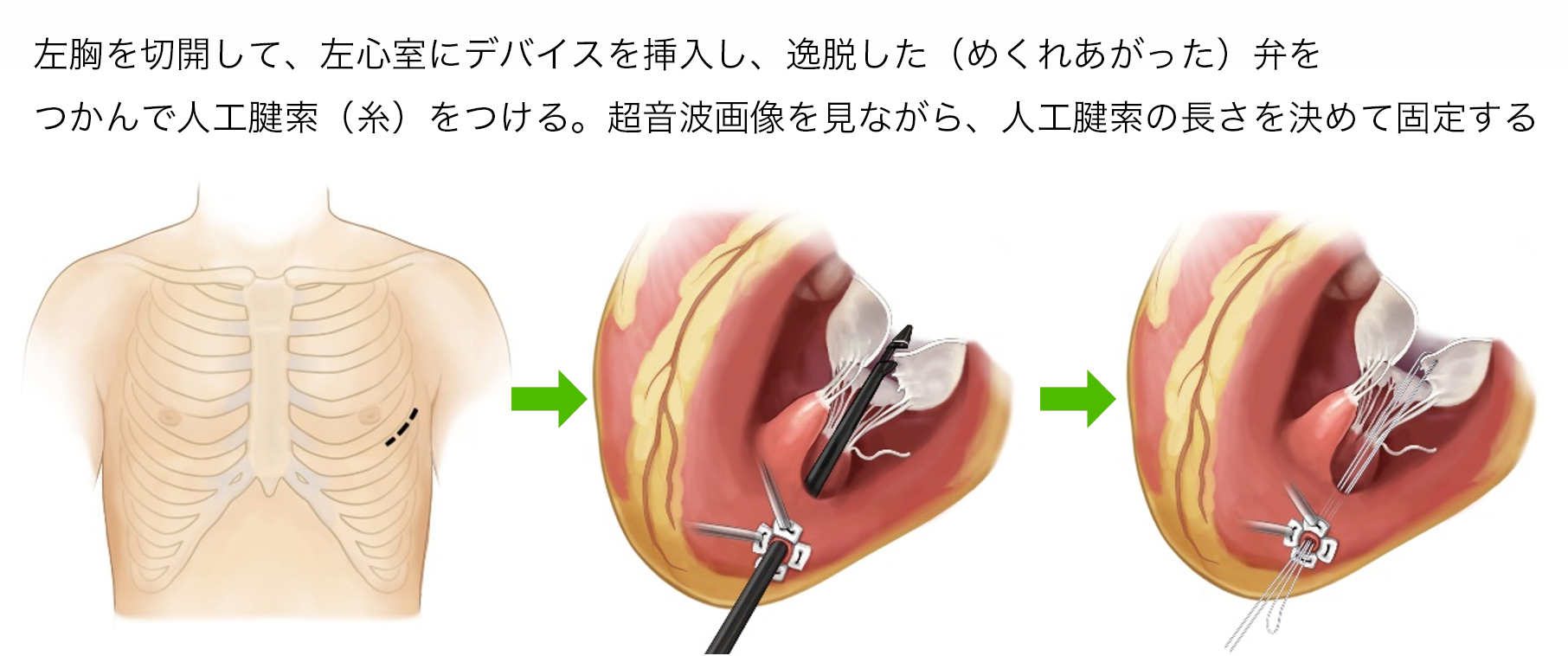
NeoChord(ネオコード)は、心臓を動かしたままの状態で逆流している僧帽弁に人工腱索を植え込み、弁を修復するデバイスです。左胸を5cmほど切開して、左心室にデバイスを挿入し、超音波画像を見ながらめくれあがった弁に人工腱索を植込み、逆流がなくなる最適な長さを決めます。通常の心臓手術と比べて、人工心肺装置を使用しないこと、心臓を止めないこと、心拍動下で経食道心臓超音波検査ガイド下に適切な人工腱索長を決定できるいう利点があります。また、マイトラクリップよりも僧帽弁を自然な形に修復できるという利点があります。
一方で、弁の形や大きさによっては不向きなことがあります。海外からの指導医のもとで6例のNeochord手術を実施し、Neochord手術認定術者となりました。 治療適応となる僧帽弁閉鎖不全症は、①僧帽弁後尖の逸脱病変と②僧帽弁形成術後の逆流再発症例です。NeoChordは2024年現在本邦で薬事未承認、保険未収載であるため、治療費は患者さんの自己負担(デバイス費用と入院費用を合わせて約700万円: 円相場によって変動あり)となります。
執刀症例数8
※2019年~2025年12月31日
外科的僧帽弁手術数
1905
※2003年~2025年12月31日
経カテーテル人工弁周囲逆流閉鎖術 "PLD"
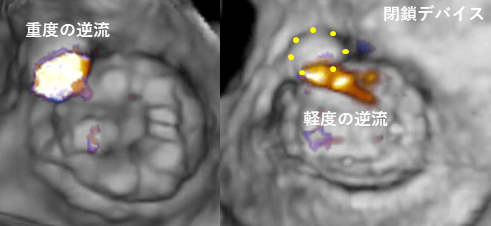
-

- 弁周囲逆流閉鎖プラグ
- 対象疾患
-
- 弁置換術後の人工弁周囲逆流
人工弁置換術後の弁周囲逆流 (PVL)は心不全や溶血性貧血を引き起こします。これまでは外科的治療(再置換術またはPVL部の修復)しか選択肢がありませんでしたが、2024年からOcclutech PLDというPVL閉鎖専用のデバイスを使用して、カテーテルによるPVL閉鎖術が保険診療で行えるようになりました。足の付け根の血管から行う方法と左胸を切開して左心室から行う方法があり、僧帽弁置換術後のPVL治療には左心室からのアプローチが有用です。田端医師は外科治療とカテーテル治療の両方を行っている強みを生かして、同アプローチの指導医(プロクター)資格を有しています(同プロクターは2026年1月現在全国で2名のみ)。カテーテル治療では完全に逆流が消失することはまれであり、逆流を減らすことが目的となります。また、逆流の位置やサイズによってはカテーテル治療が不向きであり、そのような症例には内視鏡下MICSアプローチによる外科的PVL修復術などを行っています。
執刀症例数8
※2024年9月~2026年1月
7日(最短3日)
※重症な患者さんが多く含まれるため平均入院日数が長くなっています。
僧帽弁閉鎖不全症の外科手術について解説
外科手術として僧帽弁形成術と僧帽弁置換術があります。
外科的手術にはそれぞれ通常の開胸手術とMICSがあり、さらに僧帽弁形成術にはロボット手術も行うことができます。
これらすべてを執刀医として行っているからこそ、患者さん各々に適切な治療選択ができます。
僧帽弁形成術
僧帽弁形成術は、患者さん自身の弁を残して修復する手術です。弁が傷んでめくれた部分を切除・縫合したり、人工の腱索を移植して傷んだ部分を支えたりして修復します。弁のふたの部分だけではなく、弁の輪郭(弁輪)も変形していることが多いため、リング(人工弁輪)を用いて弁輪を矯正します。一次性僧帽弁閉鎖不全症においては、弁形成術が弁置換術後よりも術後の寿命や症状改善に有利であることがわかっています。田端医師は年間200例以上の僧帽弁形成術を行っています。人工弁に交換すると言われた患者さんは、ぜひ一度ご相談ください。無料メール相談はこちら
僧帽弁形成術のメリット
- 本来の僧帽弁の形を保つため、人工弁手術よりも術後の心臓機能が良くなる
- 術後の抗凝固薬(ワーファリンなど)が不要であり出血リスクが低い
- 感染症や血栓塞栓症の危険性のリスクが少ない


僧帽弁置換術
僧帽弁置換術は、患者さん自身の僧帽弁を人工弁(機械弁または生体弁)で置き換える手術です。弁の変性が広範に進んでいる場合、弁が重度に硬くなっている場合、二次性僧帽弁閉鎖不全症で弁の隙間が非常に大きい場合などに行われます。弁の一部、または全てを温存して人工弁を植え込む方法(弁下組織温存僧帽弁置換術)が主流です。この方法は、弁を完全に切除する方法よりも術後の心臓機能が良くなることが知られています。しかし、弁下組織が硬化していたり感染が及んでいたりするような場合は、温存できないことがあります。

| 弁の種類 |

|

|
|---|---|---|
| 素材 | ・ウシやブタの生体組織 | ・カーボンなどの人工材料 |
| 長所 |
・血栓の危険性が少ないため、ワーファリンの内服は不要 ・開閉音がしない |
・すぐれた耐久性 |
| 短所 |
・機械弁よりも耐久年数が短い ・人工弁劣化時に再置換術が必要(カテーテル手術による再置換が可能な場合もあり) |
・血栓の危険性があるため、ワーファリンの内服が必要 ・開閉音が聞こえる |
| 適応 |
・概ね65歳以上 ・出血リスクが高い方、ワーファリン内服を望まない方 ・拳児希望の方 |
・若年者 ・すでに他の弁に機械弁が入っている方 |
僧帽弁閉鎖不全症の治療方法は、ひとつではありません
外科手術に僧帽弁形成術と弁置換術があることは先に述べましたが、弁形成術にもさまざまなやり方があり、弁置換術には生体弁と機械弁のオプションがあります。手術のアプローチ方法については、胸骨正中切開、直視下MICS、内視鏡下MICS、ロボット手術と4通りあります。さらには心臓を止めずに行うNeochord手術もあります。カテーテル手術にはMitraClipとPASCALに加えて、再手術時は別の選択肢(Valve-in-Valveや弁周囲逆流閉鎖術)もあります。これら多くの選択肢から各々の患者さんに最適な治療方法を選択することが重要です。
また患者さんにとっては、病状や治療方針について分かりやすい説明を受けてご自身が納得できることが大事です。たとえば、十分な説明なく手術を勧められる、ほかの選択肢について説明がない、一次性僧帽弁閉鎖不全症で弁置換術を勧められる、などのようなことで納得できないあるいは不安に感じられる場合はお気軽にご相談ください。
僧帽弁治療後の再手術
僧帽弁形成術やカテーテル治療の後に逆流が再発したり、僧帽弁置換術のあとに弁が劣化あるいは弁周囲逆流が生じることがあります。それらに対する治療もひとつではありません。 それぞれの状況でどのような治療選択肢があるかを解説します。
僧帽弁形成術後の逆流再発に対する治療
1.再弁置換術または外科的修復術
人工弁を外して新しい人工弁を植え込む(再弁置換術)か人工弁をそのままにして逆流部位を縫い閉じる方法(外科的修復術)があります。初回手術が胸骨正中切開の場合はMICSアプローチで再手術を行えることが多く、初回手術がMICSの場合は、胸骨正中切開で行うことが多いです。MICSアプローチでの外科的修復術では心臓を止めずに行うこともできます。
2.経カテーテル人工弁周囲逆流閉鎖術
左胸の小さな切開で左心室から、あるいは脚の付け根の静脈からカテーテルを挿入して、逆流部位にプラグをつめて治療する方法です。逆流部位があまりにも大きい場合や感染を伴っている場合は行えません。
僧帽弁形成術後の狭窄症に対する治療
1.弁置換術
狭窄症の場合は弁置換術が必要となります。初回手術が胸骨正中切開の場合はMICSアプローチで再手術を行えることが多く、初回手術がMICSの場合は、胸骨正中切開で行うことが多いです。
2.カテーテル的弁置換術
初回手術で植え込んだ人工弁輪のなかにカテーテル生体弁を留置する方法(valve-in-ring, バルブインリング)です。外科手術より体への負担が小さいですが、保険診療で行うことができません。
僧帽弁置換術後の逆流再発に対する治療
1.再弁置換術または外科的修復術
逆流だけであれば多くの場合に弁形成術で治療ができます。狭窄を伴う場合は弁置換術が必要となります。初回手術が胸骨正中切開の場合はMICSアプローチで再手術を行えることが多く、初回手術がMICSの場合は、胸骨正中切開で行うことが多いです。
2.カテーテル治療(マイトラクリップまたはパスカル)
弁口面積(弁が開いたときの面積)が広い場合は、これらのデバイスを用いたカテーテル治療が選択肢になりえます。外科手術より身体への負担が小さいですが、治療後の僧帽弁が狭くなりすぎる懸念があります。
3.心拍動下僧帽弁形成術(ネオコード)
弁尖逸脱(弁がめくれて壊れること)の範囲が限られている場合は、ネオコードによる治療が選択肢になりえます。外科手術より体への負担が小さいですが、保険診療で行うことができません。
4.カテーテル的弁置換術
初回手術で植え込んだ人工弁輪のなかにカテーテル生体弁を留置する方法(valve-in-ring, バルブインリング)です。外科手術より体への負担が小さいですが、保険診療で行うことができません。
僧帽弁置換術(生体弁)後の人工弁劣化に対する治療
1.再弁置換術
人工弁を外して新しい人工弁を植え込む再弁置換術が必要となります。初回手術が胸骨正中切開の場合はMICSアプローチで再手術を行えることが多く、初回手術がMICSの場合は、胸骨正中切開で行うことが多いです。
2.カテーテル的弁置換術
初回手術で植え込んだ生体弁のなかにカテーテル生体弁を留置する方法(valve-in-valve, バルブインバルブ)です。外科手術より体への負担が小さいですが、保険診療で行うことができません。
カテーテル治療(マイトラクリップまたはパスカル)後の逆流再発に対する治療
1.弁形成術または弁置換術
クリップ型デバイスを外して弁形成または弁置換術を行います。クリップ留置の際に空いた心房中隔の孔を同時に閉鎖することができます。MICSやロボット手術で行うことができます。
2.再カテーテル治療
度カテーテルを用いてクリップ型デバイスを留置します。再手術にも多くの選択肢があり、すべての選択肢からそれぞれの患者さんにとって最適な治療方法を選択することが重要です
僧帽弁閉鎖不全症治療の
病院選びの3つのポイント
優れたハートチーム*のある
医療機関を選択する

僧帽弁閉鎖不全症は、原因と重症度の診断、適切な治療選択、手術のタイミングや術式の選択、術後管理の全てが重要です。そのため、治療を受ける際には、外科と内科がどちらも実績豊富で、さらに麻酔やICU、リハビリなどを含めたハートチーム全体が充実している医療機関を選択しましょう。
全ての治療オプションが
揃っている

僧帽弁閉鎖不全症の治療法には、複数の選択肢があります。その中で、自分に合っていない治療方法を選択しては、よい結果が得られません。開胸手術、MICS、ロボット手術、カテーテル治療、全ての治療オプションを行えるからこそ適切な治療方法・タイミングをご提案できます。
総合病院の
幅広いサポート

高齢の患者さんや心臓以外の持病を抱えた患者さんは、術前術後に心臓以外の治療が必要となることがあります。順天堂医院、虎の門病院は総合病院のメリットを活かし、心臓専門病院では難しい、他の科と連携をフルに行い幅広く患者さんサポートすることができます。持病をお持ちでご不安な方も安心してご相談ください。
*「ハートチーム」とは、循環器内科医・心臓血管外科医・麻酔科医・看護師・検査技師・放射線技師・臨床工学技師・ソーシャルワーカーなど多職種の人々が1つのチームとして、さまざまな循環器疾患の患者さんの診療にあたるシステムです。
個人の心臓・大動脈手術実績
- 5630例
- 2003年~2025年12月31日
-
2022年
442CASES
-
2023年
464CASES
-
2024年
465CASES
-
2025年
422CASES
カテーテル弁膜症治療を含んでいます
低侵襲治療を検討中の方や
自分に合った治療を探されている方はお気軽にご相談ください。
ご相談の多い症例
- 僧帽弁閉鎖不全症
- 僧帽弁狭窄症
- 大動脈弁閉鎖不全症
- 大動脈弁狭窄症
- 三尖弁閉鎖不全症
- 心房細動
- 心房中隔欠損症
- 心臓腫瘍
心臓病治療において大切にしていること
患者さんによって適切な治療は異なる
偏りのない治療の選択肢を
良い治療には正しい治療選択が欠かせません。
例えば心臓弁膜症の手術治療には、患者さんの弁を温存して修復する弁形成術と人工弁に置き換える弁置換術があり、さらに手術のアプローチとして標準的な胸骨正中切開と低侵襲心臓手術(MICS)があります。さらにカテーテル治療として、大動脈弁狭窄症に対するTAVIや僧帽弁閉鎖不全症に対するMitraClipなどがあります。
両方を行うことで選択にバイアス(偏見)がなく、患者さんにとって適切な治療選択ができるのです。
「神の手」ではなく
あなたの心臓をチームで守る
ハートチームとは、心臓病の診断や治療に関わる多様な専門家が集まったチームです。異なる治療を行う心臓外科医も循環器内科医も、心臓治療を通して患者さんを元気にしたいというゴールは同じです。ハートチームでは、両者に加えて麻酔科医や集中治療医、診療看護師、看護師、臨床工学技士、理学療法士、検査技師、放射線技師、薬剤師、医師事務など多くのメンバーが一丸となって患者さんとその心臓病に取り組みます。
心臓手術を行うには、術前・術中・術後それぞれに高度なチーム医療が求められます。

順天堂医院

虎の門病院
ロボットは道具の一つ、
重要なのは外科医の技術力とチーム力
“ロボット手術が最高だ”というような宣伝記事がありますが、ロボットは道具のひとつであり、道具そのものより道具を使う外科医やチームが重要なのです。私たちの内視鏡MICSの手術創はダヴィンチを用いたロボット心臓手術と同等かさらに小さく、コストはロボット心臓手術の数十分の一です。基本的には、内視鏡MICSとロボット心臓手術は、ともに肋骨を広げずに小さな創で行う内視鏡下心臓手術であり、道具としてロボットを使うか使わないかの違いであると考えています。
2022年12月から私はロボット心臓手術も行っています。現時点での手術支援ロボットでは、心臓手術において内視鏡下MICSよりも創を小さくすることや手術成績を向上する効果はありません。ロボット手術は狭いスペースでの精細な動きがより容易にできるというメリットがあります。
内視鏡下手術では様々な場面において道具を使いわけますが、ロボットもその道具のひとつとしてそれが有用な場合に使用し、有能なpatient-side surgeonともに手術を行っています。
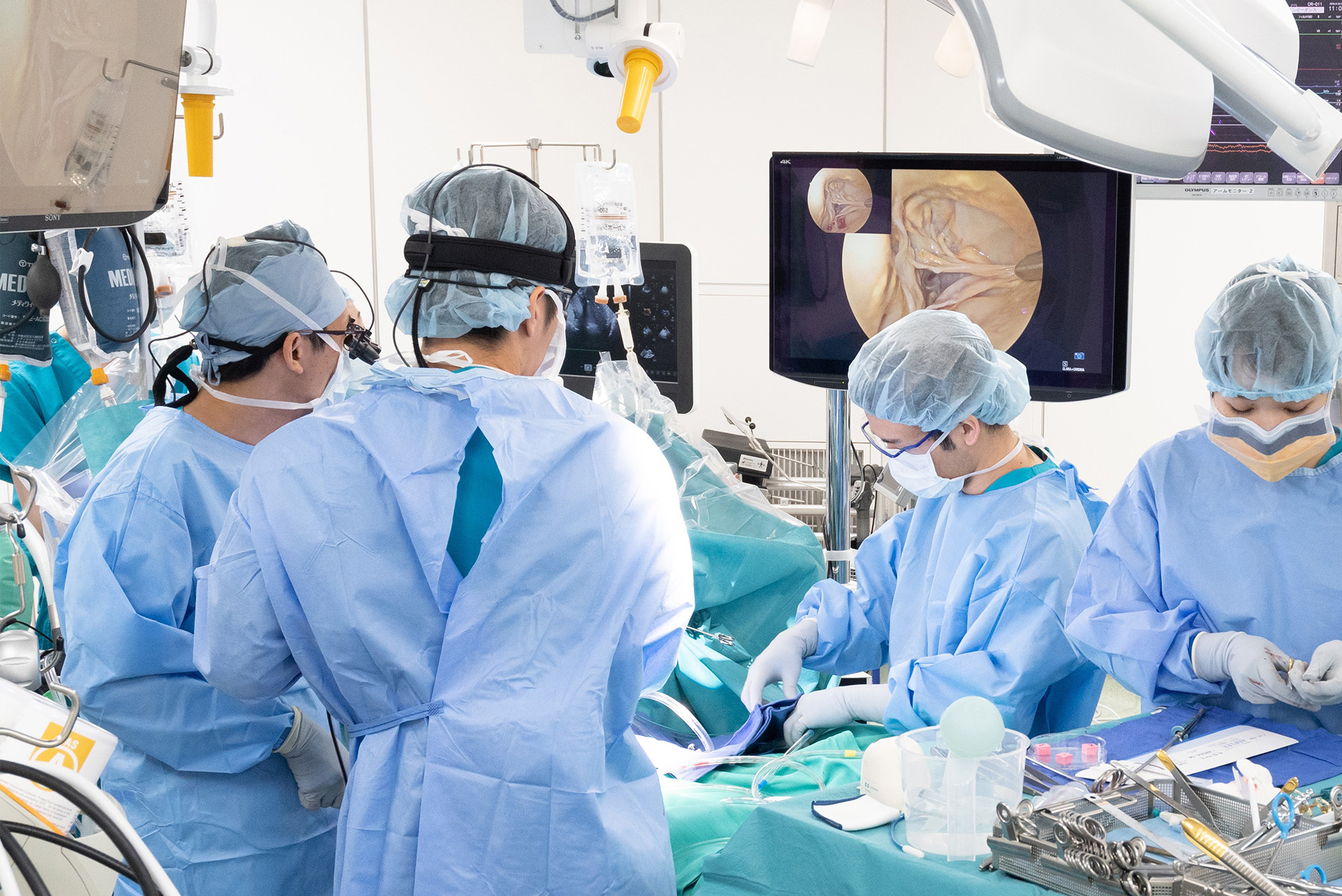
内視鏡下MICS手術風景
(術者が助手と共に患者さんの横で手術をしています)
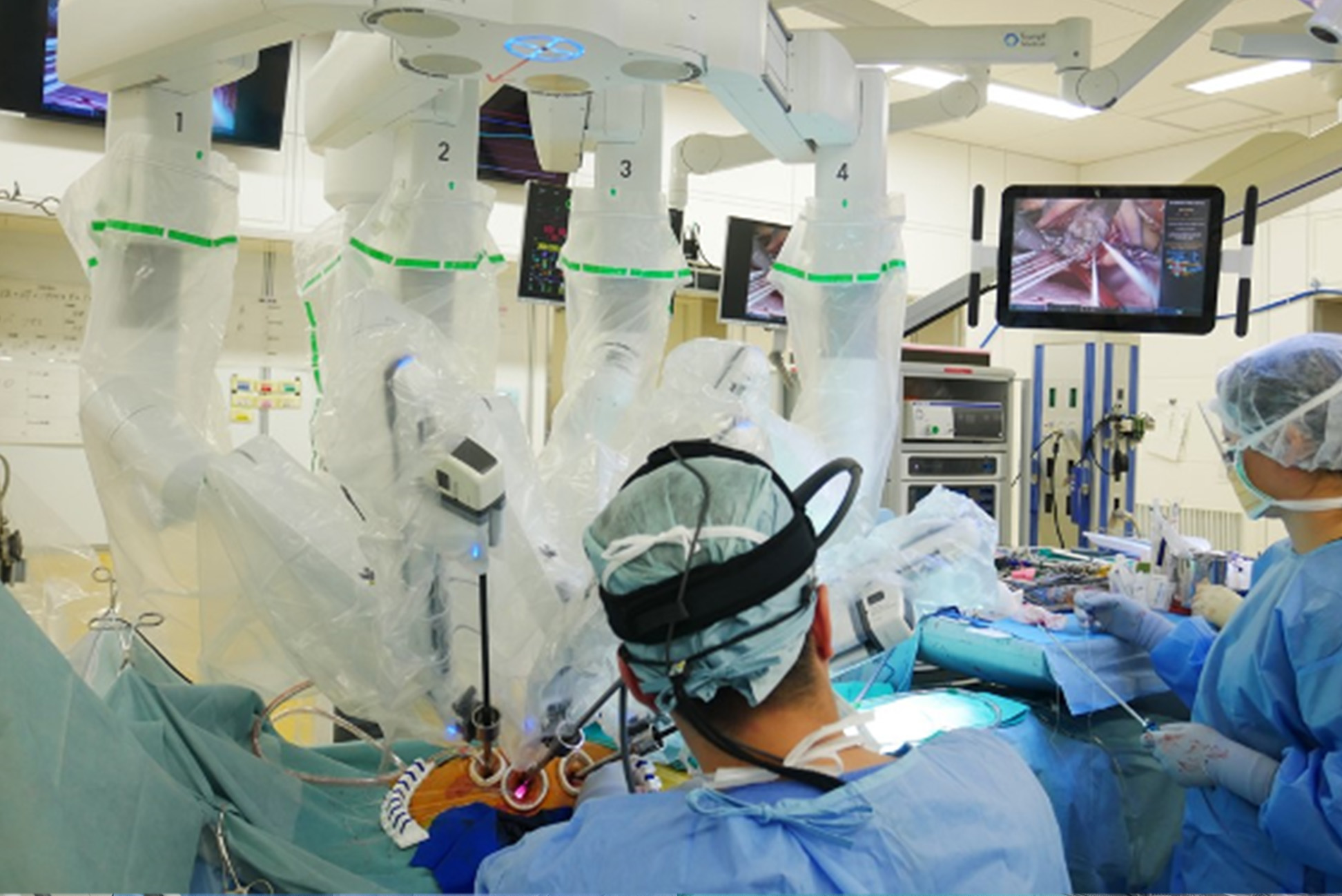
ロボット心臓手術の風景(写っているのはpatient-side surgeonと看護師で、メイン術者は同じ部屋にあるコンソールで操作しています)

順天堂大学 心臓血管外科主任教授
虎の門病院 循環器センター外科 特任部長
田端 実
- ・心臓血管外科専門医, 心臓血管外科専門医修練指導者(心臓血管外科専門医認定機構認定), 外科専門医, MICS指導医, TAVI指導医, ロボット支援下心臓手術認定術者, Neochord認定術者
- ・医学博士、公衆衛生学修士
- ・英文論文200本以上(共著含む)、国内外での講演350回以上
- ・American Association for Thoracic Surgery(アメリカ胸部外科学会)正会員, European Association for Cardiothoracic Surgery (ヨーロッパ心臓胸部外科学会)正会員
- ・日本外科学会代議員, 日本循環器学会代議員、日本胸部外科学会評議員、日本心臓血管外科学会評議員、日本低侵襲心臓手術学会理事、日本経カテーテル弁膜症治療学会理事
- ・北京大学医学部客座教授、東京慈恵会医科大学医学部客員教授、杏林大学医学部客員教授
専門
- ・低侵襲心臓手術 (MICS)、内視鏡下心臓手術、ロボット心臓手術
- ・心臓弁膜症手術(僧帽弁形成術、三尖弁形成術、大動脈弁形成術、人工弁置換術)
- ・経カテーテル大動脈弁置換術(TAVI, TAVR)
- ・経カテーテル僧帽弁修復術(MitraClip)
- ・不整脈手術(メイズ手術、胸腔鏡下肺静脈隔離術、胸腔鏡下左心耳閉鎖術)
- ・冠動脈バイパス術(オフポンプ手術、MIDCAB)
- ・胸部大動脈手術
- ・心臓再手術、複合心臓手術
- ・成人心臓血管手術全般
両施設の強み


共通の4つの強み
-
1.心臓血管手術症例数
2022年の症例数は順天堂医院が 922例、虎の門病院が368例でした。心臓手術はすべてのスタッフに特殊な技術が求められる手術であり、施設の経験数も重要です。どちらも4K内視鏡システムやハイブリッド手術室を備えており、MICS, TAVIを含めて多様な心臓手術を行っています。
-
2.心エコーの力
心エコーの専門医なしでは良い心臓手術はできません。とくに心臓弁膜症手術においては必須の存在です。 心臓弁膜症手術の病院を選ぶ際には、外科医だけでなく心エコー医がいるかどうかにも着目してお選びください。
-
3.総合病院の力
どちらも総合病院であり、心臓以外の疾患を合わせ持つ患者さんであっても各領域の先生方と一緒に治療を行うことができます。悪性疾患や呼吸器疾患、腎臓疾患、消化器疾患、脳神経疾患などをお持ちの患者さんも安心して受診してください。また、万が一心臓以外の手術合併症が起こっても迅速に対応することができます。どちらの施設も総合病院でありながら心臓手術専門チームがあり、心臓手術に携わるスタッフ(外科医、麻酔科医、手術室看護師、臨床工学技士)全員が患者さんに向き合い治療を行います。
-
4.施設間連携の力
2施設で手術を行うことで、患者さんのニーズに応えることができます。例えば、急ぎの手術を要するまたは希望する患者さんにはより早い手術枠が空いている方で手術を行います。待機手術であっても初診から2週間での手術が可能です。どちらの病院も都心の利便性の高い場所にあり、患者さんにとってより便利な方を選ぶこともできます。
感染対策を徹底した上で手術を行なっています
以前から心臓手術において感染対策は非常に重要なことでしたが、withコロナ時代にはこの重要性がさらに増しています。感染症専門医、感染対策チームとともに周術期における感染症対策、コロナウイルス対策を徹底しています。さらに、万が一院内クラスターが発生した場合にも、患者さんが必要な心臓手術や術後管理を受けられるような体制を構築しています。
手術の技だけでなく、あらゆる面から患者さんに良い治療を届けるための診療システム作り
いくら優秀な人材がそろっていても、その人たちが100%の力を発揮できない環境であっては意味がありません。手術やチーム作りだけでなく、効率よく働くことのできる環境作りにも力をいれています。例えば、前任地の東京ベイ・浦安市川医療センターでは、術後管理を集中治療医や診療看護師が中心になって行うシステムを確立しました。それによって、外科医は本来の仕事である手術に集中することができます。手術を終えた後の外科医が病院に泊まり込むことなく、翌日の手術に備えて休息を取ります。そうすることで外科医が手術で100%の力を発揮できるのです。順天堂大学心臓血管外科においてもそのような環境作りに着手しています。また、2019年より病院の垣根を越えたシステム作りも行っています。心臓手術の質を向上し続けるために、医療現場の働き方改革や業務効率化などに取り組んでいます。


よくあるご質問
低侵襲治療を検討中の方や
自分に合った治療を探されている方はお気軽にご相談ください。
ご相談の多い症例
- 僧帽弁閉鎖不全症
- 僧帽弁狭窄症
- 大動脈弁閉鎖不全症
- 大動脈弁狭窄症
- 三尖弁閉鎖不全症
- 心房中隔欠損症
- 心房細動
- 心臓腫瘍
アクセス情報
順天堂大学医学部附属順天堂医院
- 住所
- 〒113-0033東京都文京区本郷3丁目1-3
- 代表電話番号
- 03-3813-3111
- アクセス
-
- 電車
- JR線 御茶ノ水駅(御茶ノ水橋口)より徒歩約5分
- 東京メトロ 丸ノ内線 御茶ノ水駅より徒歩約5分
- 東京メトロ 千代田線 御茶ノ水駅より徒歩約5分
虎の門病院
- 住所
- 〒105-8470 東京都港区虎ノ門二丁目2番2号
- 代表電話番号
- 03-3588-1111
- アクセス
-
- 電車
- 東京メトロ日比谷線 虎ノ門ヒルズ駅A2番出口より徒歩3分
- 東京メトロ銀座線 虎ノ門駅3番出口より徒歩5分
- タクシー
- 東京駅丸の内南口より15分
- 羽田空港より30分

